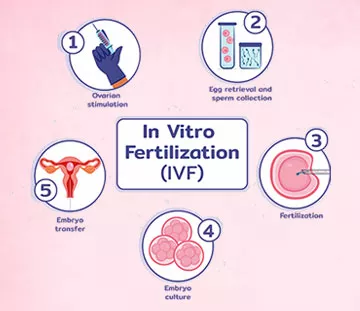
IVF Blogs
Our articles offer detailed information on fertility, IVF treatments, and reproductive health to guide you on your journey to parenthood. Learn about infertility procedures like IVF and ICSI, ways to improve treatment outcomes, and manage emotional well-being. Stay informed about reproductive health conditions and the latest advancements in fertility care. Verified by our IVF doctors, our articles provide the knowledge you need to take the next step confidently. Find answers to your questions, tips for success, and guidance to begin your treatment journey with Indira IVF.
All (265)
Get a free consultation!
© 2025 Indira IVF Hospital Private Limited. All Rights Reserved. T&C Apply | Privacy Policy| *Disclaimer